Описание диеты при розацеа: что можно и нельзя кушать
Эффективное лечение заключается не только в приеме и нанесении лекарственных составов, но и в устранении негативного влияния факторов риска, провоцирующих развитие недуга. Так, один из аспектов, который в обязательном порядке требует коррекции, — это питание. В первую очередь требуется скорректировать режим приемов пищи – есть небольшими количествами, но часто, при этом еще и желательно в одно и то же время. Исключить из рациона стоит следующие продукты:
Сегодня медицина не может точно назвать причины развития розацеа, но существуют некоторые теории:
Этиология заболевания не выявлена полностью. Существует несколько теорий происхождения розацея, согласно которым ведущую роль в развитии заболевания играют дисфункция желудка, эндокринной и иммунной систем, наследственность.
Провоцирующими факторами заболевания являются:
- Прямые солнечные лучи.
- Стрессы.
- Чрезмерные физические нагрузки.
- Горячие ванны или сауны.
Внешние этиологические факторы
Регулярное употребление пряностей, кофе, алкоголя приводит к раздражению слизистой желудка и рефлекторному расширению сосудов на лице. Горячая жидкость, попавшая в желудок, также может вызвать покраснение лица.
Больным розацеа не рекомендуется употреблять в пищу кофе, кока-колу, алкогольные напитки, цитрусовые, острые и пряные блюда.
Инфекция
Розацеа считается полиэтиологическим заболеванием, то есть вызывается большим числом причинных факторов, в связи с чем бывает достаточно проблематично определить, с чем связано появление характерных высыпаний у конкретного пациента.
Относительно природы розовых
мнения исследователей разделились. Одни считают розацеа самостоятельным заболеванием, а другие – своеобразной реакцией кровеносных сосудов кожи на влияние различных внутренних и внешних факторов.
Однако в одном мнения ученых сходятся. Считается, что непосредственной причиной появления розовых угрей является застой крови в кровеносных сосудах кожи лица.
Соответственно, все факторы, вызывающие полнокровие капилляров кожи, приводят у предрасположенных людей к появлению розацеа.
В качестве причин розацеа рассматривают:
- регулярное нахождение в среде с высокой или низкой температурой;
- физическую нагрузку;
- лекарственные препараты;
- определенные компоненты косметики;
- употребление пикантных и горячих блюд, а также горячительных напитков;
- заболевания верхнего отдела желудочно-кишечного тракта;
- иммунные нарушения;
- кожного клеща Demodex folliculorum (демодекоз);
- заболевания эндокринной системы;
- физиологическую гормональную перестройку (перименопаузальный период, беременность и др.);
- карциноидный синдром и др.
Розацеа из-за нахождения в среде с высокой или низкой температурой
Когда человек некоторое время находится в области влияния высоких температур, температура его собственного тела увеличивается. С целью снижения температуры тела вегетативная нервная система ослабляет симпатическое влияние на капилляры кожи, из-за чего последние расширяются.
Расширение сосудов приводит к более качественному термообмену с окружающей средой, в результате чего снижается температура тела. Однако вместе с тем застойные явления в системе капилляров кожи лица приводят к нарушению соединительнотканного каркаса кожи и формированию розовых угрей.
У любителей солнечного загара розацеа появляется чаще, чем у людей, избегающих нахождения под прямыми солнечными лучами. Данный феномен называется солнечным эластозом – атрофией соединительнотканного каркаса кожи под влиянием ультрафиолетового излучения.
Более предрасположены данному феномену светлокожие жители европеоидной расы.
Пока ученые не смогли установить точную причину развития этого заболевания. Одна из доминирующих теорий предполагает, что дерматоз провоцируется ангионеврозом венозной системы. Другая предполагает связь с гастритом, вызываемым бактерией Нelicobacter pylori.
Симптомы и классификация
В настоящее время нет общепризнанной классификации этого заболевания, т/к розацеа может протекать в вариабельных формах. В ее течении выделяется три основные стадии:
Проявления данной патологии очень разнообразны. Начальная стадия заболевания, называемая на языке врачей розацейным диатезом, проявляется в виде небольших высыпаний на коже лица (в области носа, лба, щек), шеи и в некоторых случаях в районе декольте.
Данные высыпания, как правило, быстро проходят и в большинстве случаев остаются незамеченными. Спровоцировать повторение покраснения могут следующие факторы:.
- Сильный стресс, испуг;
- Употребление алкогольных напитков;
- Переохлаждение организма;
- Неправильное питание (горячая пряная пища);
- Прием некоторых лекарств;
- Отсутствие ухода за лицом;
- Нанесение на кожу лица раздражающих кремов (например, тонального).
Розацеа симптомы проявляются:
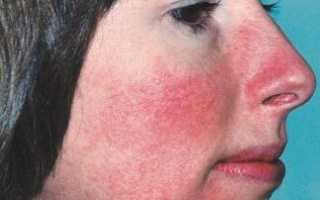
- стойким покраснением кожи лица, особенно в его центре – лба, носа, щек и подбородка как видно на фото;
- ощущением стянутой кожи, жжением и настырным зудом;
- дальнейшим распространением красноты по области спины и груди;
- высыпаниями по всему лицу – вначале небольшими розоватыми бугорками (папулами), затем гнойничковыми образования (угрями, прыщами и пустулами);
- позднее в зоне покраснения – уплотнениями кожи;
- телеэнгиэктазией – расширенными сосудами и красной сеткой из них (куперозом);
- ринофимой носа – красным уплотнением кожи (чаще у мужчин);
- глазными патологиями – ощущением рези, инородного тела или песка в глазах, что влечет постоянное слезотечение, сухость глазного яблока и покраснение.
- Начальная стадия (иначе ее называют розацейный диатез, или эпизодическая эритема). Проявляется в виде периодических покраснений щек, носа, средней части лба, иногда в зоне декольте. Сначала покраснения происходят кратковременно, затем учащаются, появляются стойкие участки. Возможны такие симптомы, как отек, жжение, шелушение.
- Стадия папуло-пустулезных проявлений. Помимо покраснений появляются скопления прыщей и гнойничков. Через несколько недель они проходят, рубцы обычно еле заметные. Возможен отек кожных покровов в районе лба и между бровями. Длительное пребывание под воздействием солнечных лучей вызывает появление бугорков (солнечных комедонов). Жжение и покалывание на этой стадии убывает. Гнойнички распространяются на всей коже лица, волосистой части головы, груди и иногда спине. Пораженные кожные покровы головы сильно зудят.
- Фиматоидная стадия. Если отсутствует должное лечение. Заболевание прогрессирует. На этом этапе кожные покровы неравномерно утолщаются, появляется эффект «апельсиновой корки». Чаще всего этому подвержены нос, лоб, ушные раковины. Другие участки «утолщаются» реже. Интересно, что подобная симптоматика у женщин встречается крайне редко. Предполагается, что это связано с воздействием женских половых гормонов.
Отдельно следует отметить поражение глаз при розацеа. Примерно у 20% пациентов это самый ранний признак. Чаще всего развивается блефарит, который проявляется в виде покраснения и шелушения век, а также корочек в уголках глаз.
Среди основных симптомов розацеа выделяют следующие:
- Покраснение центральной части лица — носа, подбородка, щек и лба, а также распространение гиперемии на грудь и спину.
- На покрасневших участках кожи со временем образуются розоватые бугорки, постепенно превращающиеся в прыщи, угри и гнойнички.
- Уплотнение покрасневших участков.
- Расширение сосудов и появление на коже сосудистых «звездочек» или сосудистой сетки.
- У мужчин происходит уплотнение кожи на носу, которое сопровождается стойким покраснением.
- Кератит — воспаление роговицы глаза, проявляющееся его покраснением, сухостью, слезотечением и ощущением инородного тела.
На многих фото дисгидротической экземы заметны высыпания на коже в виде пузырьков.Системная красная волчанка похожа на розацеа — лицо тоже при ней краснее. Про признаки волчанки читайте тут.
Разновидности розацеа
Конглобатная розацеа характеризуется появлением шаровидных разрастаний огромных размеров на покрасневшей коже. Причиной патологии является прием лекарственных средств, содержащих бром или йод.
Стероидная розацеа развивается после длительного использования местных гормональных мазей для лечения кожных заболеваний. Такая форма заболевания очень тяжело поддается лечению.
Молниеносная форма чаще встречается у молодых женщин. Причины — стрессы, беременность, гормональный сбой в период менопаузы.
Молниеносная розацеа внезапно начинается, быстро прогрессирует и обезображивает лицо, что нередко заканчивается депрессией или неврозом. Лечение в таких случаях отличается низким эффектом.
Отечная форма встречается довольно редко и проявляется отеком лица, расположенным в центре лица. Отек со временем приобретает багровый оттенок. При надавливании на него не остается ямок, поскольку отек связан не со скоплением жидкости, а с разрастанием подкожного слоя.
О дебюте розацеа следует предположить, если после контакта с холодной или горячей водой, после употребления горячих напитков и алкоголя или же при резкой смене окружающей температуры лицо мгновенно покрывается красными пятнами, которые длительное время не исчезают.
Внешние проявления розовых угрей зависят от стадии и клинической формы заболевания. Как правило, розацеа проявляется различной по выраженности папуло-пустулезной
и телеангиэктазиями (
сосудистыми звездочками
Симптоматику розацеа можно поделить на несколько стадий:
- Ранняя стадия.
- Развитие заболевания.
- Хроническая стадия.
На ранней стадии симптомы розацея, которые предположительно появляются после контакта с холодной или горячей водой, после употребления очень горячих напитков и алкоголя, при резкой смене температурных показателей, лицо моментально покрывается красными пятнами, которые не исчезают некоторое время.
Но следует заметить, что они все же исчезают. Поэтому этот факт не всегда вызывает у пациентов тревогу, так как он не сопряжен с неприятными ощущениями и позиционируется как временное явление.
На данной стадии краснота локализуется на лбу, носу, щеках и подбородке, полностью затрагивая Т-зону. Чаще всего пациенты не обращаются к врачу, а все их действия сводятся к маскировке дефекта косметическими средствами.
При дальнейшем развитии заболевания появляется стойкое расширение капилляров, что способствует местному повышению температуры и позволяет местной микрофлоре активно размножаться.
На этой стадии образуются бугорки, неровности на коже, которые затем трансформируются в гнойные элементы. Кожа приобретает шероховатый вид, становится плотной, на ней появляются припухлости, а расширение сосудов (телеангиоэктазия) наблюдается уже постоянно, без провоцирующих факторов.
Диагностика
Заболевание розацеа опытными врачами определяется по виду лица больного (фото). Но болезнь имеет несколько форм, поэтому больным исследуют микрофлору кожи лица, состояние сосудов, кровь, чтобы исключить похожее заболевание.
IPL терапия розацеа
Очень часто розацеа путают с атопическим дерматитом или экземой, которые имеют схожую симптоматику. Очень важно поставить правильный диагноз, так как при лечении розацеа применение стероидных мазей, часто назначающихся при экземе и атопическом дерматите, категорически запрещено!
Исходя из характерной симптоматики, квалифицированный врач может поставить диагноз по одному внешнему виду больного, особенно при запущенной форме.
Так как факторов, влияющих на развитие розацеа, множество, то и методы лечения достаточно разнообразны:
Местное лечение заключается в использовании мази от розацеа, крема или геля, содержащих нафталан, ихтиол, метронидазол. «Скинорин гель» — комплексное средство для борьбы с микробами, оказывающее противовоспалительное действие и уменьшающее красноту.
Больным назначают кремы и гели, содержащие метронидазол — «Розекс», «Метрогил».
Антибактериальная терапия включает применение тетрациклина, оксациллина, эритромицина и метациклина.
Начальные стадии розацеа, которые характеризуются покраснениями кожи, достаточно быстро поддаются терапии. А розацеа, осложненное ринофимой и телеангиоэктазиями, требует длительного лечения. Поскольку пациенты обращаются за медицинской помощью в той фазе, когда присутствуют гнойные высыпания, то в первую очередь назначаются мази и гели с антибиотиком. Если же местная антибитотикотерапия не оказывает должного воздействия, то при таких формах розацеа целесообразно общее медикаментозное лечение розацеа антибиотиками.
На начальных стадиях это заболевание довольно легко поддается лечению, а вот запущенные случаи, когда уже появились телеангиоэктазии или ринофима, лечить розацеа придется долго.
Основной повод, вынуждающий пациентов обратиться за квалифицированной помощью, это гнойничковые высыпания на пораженной области. В этом случае врач назначает мази с антибиотиками.
При неэффективности местных средств (гелей и мазей) антибиотики назначают для системного приема – в виде таблеток. Хороший эффект показывает крем от розацеа с метронидазолом.
В качестве вспомогательных средств используются настои и отвары некоторых трав (ромашки, чабреца) – они обладают слабым антисептическим эффектом.
Лечить розацеа в домашних условиях и с помощью народных методов следует только после консультации у врача, так как высок риск осложнений. Несоблюдение врачебных рекомендаций может привести к тому, что маленькие гнойнички превратятся в абсцессы, которые придется вскрывать и дренировать.
Продолжительность лечения розацеа нередко составляет несколько недель. Основная задача в остром периоде – устранить воспалительные явления, после чего можно начать лечение основной причины заболевания – расширенных подкожных сосудов.
Убрать расширенные сосуды при розацеа можно двумя способами:
- Криотерапия. Локальное воздействие низких температур вызывает спазм сосудов, а при неоднократном воздействии отмечается склерозирование (зарастание) капилляров.
- Лазеротерапия. Розацеа лазером излечивается в 95% случаев, особенно на начальных стадиях.
Эффект от лечения можно оценить уже через несколько процедур. Пациенты сами замечают, что выраженность красных пятен на лице значительно снижается, полностью исчезают неприятные ощущения – жжение и зуд.
После прохождения полного курса терапии рекомендуется в летний период использовать крем, защищающий от ультрафиолета.
Эффективность лечения данного заболевания в равной степени зависит как от правильных врачебных рекомендаций, так и от дисциплинированности пациента. Только принятия лекарств часто оказывается недостаточно.
Для прочного и долговременного эффекта лечения больной должен изменить свой образ жизни так, чтобы уменьшить влияние факторов, благоприятствующих розацеа.
Избегание провоцирующих розацеа факторов
Народные методы лечения розацеа существуют. Их эффективность достаточно высока при условии, что используются правильные компоненты и не нарушается процесс приготовления.
Многие врачи-дерматологи успешно комбинируют народные методы лечения с традиционными медикаментами и добиваются хороших результатов.
Все растения обладают теми или иными свойствами, причем таких свойств, как правило, несколько и одно из них доминирует. Именно в соответствии с данным свойством судят об эффекте растения.
В лечении розацеа необходимо использовать растения, обладающие противовоспалительными, сосудосуживающими и питательными свойствами.
Лечение розовых угрей во время беременности основывается на исключении провоцирующих их появление факторов, а также на применении немедикаментозных методов лечения, таких как лазеротерапия и криомассаж.
Следует помнить, что большинство медикаментов для лечении розацеа не рекомендуются при беременности, а некоторые имеют установленное эмбриотоксическое и тератогенное действие, в связи с чем абсолютно противопоказаны.
В первую очередь, следует перечислить препараты, которые абсолютно недопустимы для лечения розацеа при текущей, вероятной или планируемой беременности.
В число данных препаратов входят ретиноиды. Данные препараты превосходны в лечении розацеа, однако доказано приводят к аномалиям развития у новорожденных.
Нежелательно использовать препараты азелаиновой кислоты, в связи со скудностью данных об их влиянии на беременность. Антибактериальные препараты системного действия можно применять только при жизненной необходимости, то есть очень редко и лишь после отрицательного кожного теста на аллергию к данному препарату.
Остальные местные лекарственные средства не попадают в системный кровоток, в связи с чем не оказывают серьезных побочных эффектов. Тем не менее, любое из данных лекарств может вызвать аллергическую реакцию, также нежелательную при беременности.
Поскольку факторов, провоцирующих и усугубляющих течение розацеа, достаточно много, методы лечения также разнообразны. Применение одних средств направлено в большей степени на уменьшение розацеа на лице, другие препараты и методы используются для лечения сопутствующих заболеваний нервной системы и органов пищеварения.
1. Применение антибиотиков.
Наиболее эффективны в лечении розацеа антибиотики из группы
тетрациклинов
(окситетрациклин, тетрациклина гидрохлорид,
доксициклин
, миноциклин). Также одним из наиболее эффективных средств от розацеа давно зарекомендовал себя такой препарат, как
метронидазол
(или
трихопол
Лечение розацеа должно начинаться на ранних стадиях заболевания, т.к. при образовании значительного отека и фиброза желаемый пациентом косметический результат может не наступить.
Схема терапии может быть различной, и ее составление зависит от стадии заболевания, его формы, возраста больного и сопутствующих патологий.
К сожалению, пока медицина не может предложить больному полного излечения от розацеа, но своевременно начатое лечение может значительно улучшить внешний вид кожи и предотвращает прогрессирование недуга.
В план медикаментозной терапии включают препараты как для приема внутрь, так и местные средства. В перечень используемых лекарств могут входить:.
- макролидные антибиотики;
- препараты тетрациклина;
- 0,75%-1% гель или болтушка на основе метронидазола;
- 15% гель на основе азелаиновой кислоты;
- 10% сульфацетамид с 5% серы для очищения кожи.
Сочетание местных средств и препаратов для приема внутрь позволяет достичь следующих результатов:
- уменьшить первые проявления заболевания;
- предотвратить обострения при прекращении приема препаратов для употребления внутрь;
- предотвращать прогрессирование заболевания на протяжении длительного времени.
Прием антибиотиков является основным в плане терапии. Именно эти препараты способны оказывать противовоспалительный эффект и предотвращают развитие нагноений.
Для местной терапии могут применяться и такие дополнительные препараты:
- клиндамицин;
- местные стероиды;
- ретиноиды;
- бензоила пероксид.
Лечение розацеа может дополняться следующими физиотерапевтическими методиками:
- Криотерапия. Может применяться на любых стадиях заболевания. Участок поражения подвергается воздействию низких температур при помощи жидкого азота. Эта методика позволяет уменьшить проявления телеангиоэктазий и улучшает внешний вид кожи.
- Электрокоагуляция. Участок поражения подвергается воздействию электрического тока, поступающего через тонкий электрод. Этот метод позволяет удалять папулы, пустулы и телеангиоэктазии, но может оставлять ожоги на здоровой коже.
- Ротационный массаж. Участки поражения массируются круговыми поглаживающими движениями два раза в день. Этот метод позволяет улучшить отток лимфы и снижает отек тканей.
- Лазерная терапия. На участок с телеангиоэктазией направляется лазерный луч, который вызывает тепловое воздействие на кровеносный сосуд и разрушает его. Эта процедура позволяет устранять телеангиоэктазии на более длительное время и не сопровождается поражением здоровых тканей как при электрокоагуляции.
При осложнении розацеа абсцессами и фистулами больному может рекомендоваться хирургическое лечение, направленное на иссечение патологических очагов и установку дренажа для лучшего оттока гнойного отделяемого.
После выполнения таких вмешательств больному назначаются перевязки с применением антибиотиков и других противовоспалительных и дезинфицирующих средств.
Лечение розацеа осуществляется в двух направления:
- Местное.
- Общее.
Осложнения розацеа
Хотя розацеа и считается относительно безопасным заболеванием, она может сопровождаться довольно неприятными явлениями. Даже на самой ранней стадии заболевания может отмечаться сухость глаз, проявляющаяся ощущением рези, чувством «песка» в глазах.
На более поздней стадии симптом сухости сменяется склонностью к слезотечению. В этом случае говорят об окулярной розацеа.
Самым грозным осложнением розацеа является розацеакератит – поражение роговицы глаза, при котором на роговице образуются язвы и уплотнения. При отсутствии лечения это состояние может привести к слепоте.
Профилактика розацеа
Для предупреждения розацеа необходимо беречь кожу лица:
- НЕ перегревать;
- НЕ переохлаждать;
- НЕ злоупотреблять ультрафиолетом;
- НЕ пользоваться спиртосодержащей косметикой;
- НЕ распылять спреи для волос пред лицом;
- НЕ употреблять горячие напитки и блюда, алкоголь и специи.
Поскольку розацеа – это хроническое заболевание, то после устранения излишней капиллярной сетки, через некоторое время она появится вновь. Поэтому профилактика розацеа заключается в периодическом посещении кабинета косметолога для устранения вновь появившихся гипертрофированных сосудов. Но, если между процедурами избегать перегревания и переохлаждения кожи, как можно реже бывать под открытым солнцем, скорректировать режим питания и пользоваться косметикой, которая содержит экстракт конского каштана и другие вещества, укрепляющие сосудистую стенку, то повторять процедуры потребуется не чаще, чем раз в 2-3 года.
Ни лазеротерапия розацеа, ни криотерапия не гарантируют, что заболевание не обострится. С целью предупреждения рецидивов следует регулярно проходить профилактическое лечение лазером или холодом.
Однако частоту визитов к косметологу по поводу этой болезни можно значительно снизить, следует лишь придерживаться нехитрых правил:
- Не давать загорать лицу, по возможности использовать защитный крем
- В зимний период исключить переохлаждение и воздействие на лицо холодного, сухого воздуха (можно пользоваться кремами с повышенным содержанием жиров).
- Сбалансировать рацион – в нем обязательно должны присутствовать в достаточном количестве витамины А, Е и отсутствовать – жареные перченые, жирные продукты
- Пролечить все заболевания желудочно-кишечного тракта, особенно – гастрит и язвенную болезнь.
- Отказаться от использования гормональных мазей (если они не назначены по поводу серьезного заболевания).
Гудков Роман, врач-реаниматолог, анестезиолог
Методы профилактики розацеа просты, однако в связи с большим их количеством фактически требуют изменения образа жизни. Следует исключить все факторы, которые прямо или косвенно ведут к приливам крови к лицу. К таким факторам относится высокая температура, прямые солнечные лучи, холод, ветер (
особенно в сочетании с холодом
), горячая и острая пища, любой алкоголь, косметика и др.
Профилактика такого тяжелого заболевания, как
кератит
розацеа, должна основываться на устранении факторов, провоцирующих развитие заболевания. Если у вас светлая кожа, склонная к покраснениям, не подвергайте её воздействию яркого солнца, холода или ветра.
Исключите из рациона острую пищу, горячий чай и кофе, а также алкогольные напитки. Старайтесь пользоваться только качественными косметическими средствами, а прием любых лекарственных препаратов должен быть назначен врачом.
Для профилактики рецидивов заболевания больному необходимо соблюдать следующие правила:
- избегать приема слишком горячей или холодной пищи;
- соблюдать диету, исключающую употребление острой, соленой, пряной пищи;
- отказаться от приема алкоголя;
- пользоваться солнцезащитными средствами;
- избегать чрезмерных эмоциональных и физических нагрузок;
- отказаться от посещений солярия, пляжей без укрытий от солнца и саун;
- постоянно очищать кожу рекомендованными врачом средствами;
- своевременно лечить заболевания внутренних органов;
- принимать гормональные средства только по рекомендации врача;
- периодически посещать косметолога и дерматолога;
- пользоваться только качественной косметикой;
- не заниматься самолечением.
Профилактика заболевания проявляется в защите кожи от физического воздействия окружающей среды: от ультрафиолета, горячего воздуха, сильного мороза и ветра.
Стоит воздержаться от принятия горячих напитков, острой и пряной пищи и алкоголя. Следует применять специальную лечебную и декоративную косметику для чувствительной кожи с содержанием конского каштана, которая не только не раздражает кожу, но и способна защитить ее от воздействия нежелательных факторов.
Так как розацея является хроническим заболеванием, то необходимо систематическое посещение косметолога для быстрого устранения отдельных элементов в виде гипертрофированных сосудов.
При соблюдении всех рекомендаций врача, болезнь может отступить, а профилактические визиты к косметологу можно сократить до 2−3 раз в год.
Диета при розацеа
Правильное питание крайне важно в лечении розовых угрей. Необходимо принимать пищу регулярно и понемногу.
Следует ограничить: консервы, соленые, острые, пряные блюда, колбасы, жареную пищу, жиры, сладости, алкоголь, крепкий кофе и чай, некоторые фрукты (виноград, апельсины, груши и мандарины).
Разрешенные продукты — нежирное мясо в вареном, тушеном виде или приготовленное на пару; рыба, вареные яйца, картофель, овощи, ягоды, яблоки, кисломолочные продукты, крупы и бездрожжевой хлеб.
при розацеа нужна. Она состоит в исключении продуктов, способных напрямую или косвенно вызвать прилив крови к лицу.
В число продуктов, противопоказанных при розацеа входит алкоголь, горчица, хрен, корица, черный и красный перец, а также другие пикантные специи. Соответственно нельзя использовать блюда и соусы, содержащие данные ингредиенты. Также нельзя употреблять в пищу слишком горячие продукты и напитки.
Кроме того, некоторые продукты питания способны привести к аллергическим реакциям, одним из обязательных компонентов которых является отек тканей. Таких продуктов также следует избегать.
Остальные продукты питания больным розацеа не противопоказаны и даже нужны для обеспечения адекватного снабжения организма питательными веществами, витаминами и микроэлементами.
Для пациентов с розацеа крайне важно придерживаться правильного
питания
. Принимать пищу лучше понемногу и регулярно. Необходимо максимально ограничить употребление любых консервированных продуктов, соли, колбасных изделий, уксуса, перца и других пряностей, любой жареной пищи, животных жиров, сладостей. Не рекомендуется употреблять такие фрукты, как
апельсинывиноградмандарины
и груши. Следует забыть о спиртных напитках, крепком горячем кофе и чае.
Что же можно? В вашем рационе должны присутствовать нежирные сорта мяса – вареные, тушеные или приготовленные на пару. Можно употреблять рыбу, вареные яйца, сливочное и растительное масло, картофель.
Также разрешаются капуста, морковь, свекла и свежие огурцы, ягоды, яблоки и сливы, укроп и петрушка, ревень, фасоль, любые кисломолочные продукты, крупы (гречка, рис, овсянка), бездрожжевой хлеб.
При тяжелых формах заболевания врачом может быть назначено лечебное голодание в течение 5 дней:1-й день: с утра больной в течение 30 минут выпивает 10%-й раствор сульфата магния, а затем в течение дня пьет только минеральную воду (боржоми, нарзан и др.
) общим объемом 1000-1500 мл. 2-й день: выпивается до 2 л минеральной воды.
3-й день: употребляется кефир, ряженка, растительное масло, 200 г отварного картофеля, 20-25 г сливочного масла, черствый белый хлеб или сухари (200 г), несладкий чай, творог, овощной суп, яблоки, свежие огурцы.
4-й день: в дополнение к продуктам предыдущего дня можно употреблять рыбу или отварное мясо (100 г), а также крупяные изделия. 5-й день: можно включить в свой рацион любые разрешенные при розацеа овощи и ягоды.

Частые вопросы
Какие методы лечения розацеа на лице существуют?
Существует несколько методов лечения розацеа на лице, включая медикаментозную терапию, косметические процедуры, изменение образа жизни и диеты.
Какие косметические процедуры помогают при розацее на лице?
Для лечения розацеа на лице могут применяться такие косметические процедуры, как лазерная терапия, фотодинамическая терапия, микродермабразия и химический пилинг.
Полезные советы
СОВЕТ №1
Обратитесь к дерматологу для получения профессиональной консультации и назначения лечения. Розацеа требует индивидуального подхода, и только специалист сможет подобрать оптимальное лечение.
СОВЕТ №2
Избегайте травмирования кожи и воздерживайтесь от использования агрессивных средств по уходу за кожей, таких как скрабы, алкогольные тоники и острые пилинги. Они могут усугубить симптомы розацеа.
СОВЕТ №3
Используйте солнцезащитные средства с высоким SPF, чтобы защитить кожу от воздействия ультрафиолетовых лучей, которые могут усилить симптомы розацеа.